
对于血液病患者来说,CAR-T细胞疗法和造血干细胞移植(HSCT)是当前最前沿的两种治疗手段。一个是基因改造的超强免疫战士,一个是彻底重建血液系统的超级工程,都被寄予厚望。
那么,它们的本质区别是什么?哪个更好?如果你是血液病患者,该如何选择?
今天,我们就来详细对比这两种治疗方式的机制、适用人群、优缺点,帮你厘清思路!
一、CAR-T和干细胞移植的本质区别
两者的最大区别在于治疗方式和作用机制[1-6]:
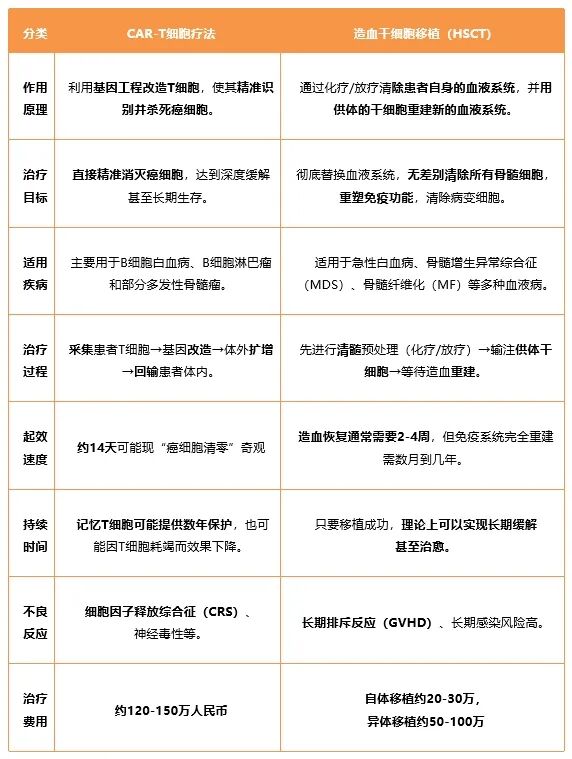
二、CAR-T和干细胞移植的优缺点
- CAR-T细胞疗法的优缺点[1-3]
优势
精准打击:特异性强,专门针对特定癌细胞,误伤其他健康细胞概率低。
个性化治疗:使用患者自身T细胞,避免免疫排斥。
无需供体:自体CAR-T细胞可用,无需配型,也没有供体来源限制。
局限性
适应症较少:目前主要针对B细胞相关血液病,对实体瘤效果有限。
不良反应明显:CRS可能引发机体高热、低血压,甚至危及生命。
疗效不一定持久:部分患者CAR-T细胞可能因“疲劳”或肿瘤逃逸而失去作用。
费用高昂:CAR-T价格昂贵,一次治疗可能高达上百万人民币。
- 造血干细胞移植(HSCT)的优缺点[4-6]
优势
长期治愈潜力:如果成功移植并建立新的免疫系统,可实现疾病的长期缓解甚至根治。
适用范围广:可用于多种血液病,包括急性白血病、MDS、骨髓纤维化等。
移植物抗白血病(GVL)效应:供体免疫细胞能进一步消灭残余癌细胞,提高治愈率。
局限性
供体匹配难度大:必须找到合适的供体,配型不匹配可能增加移植失败风险。
排斥反应(GVHD):移植后可能出现严重的免疫排斥,影响生活质量甚至危及生命。
感染风险高:移植后免疫系统重建需要时间,这期间容易感染。
身体负担重:移植前的清髓化疗/放疗会严重损害身体,适合身体较强壮的患者。
三、CAR-T和干细胞移植,
哪个更适合你?
如何选择CAR-T还是干细胞移植,取决于你的具体病情、身体状况、经济条件等因素。
适合CAR-T疗法的患者[1-3]:
复发/难治性B细胞白血病或淋巴瘤,且不适合移植或移植失败的患者。
不适合移植的老年患者,或身体状况不允许强烈清髓化疗者。
没有找到合适供体的患者,CAR-T可作为替代方案。
希望降低移植前肿瘤负荷的患者,CAR-T可能作为“桥接治疗”,先杀灭癌细胞,再移植。
适合造血干细胞移植的患者[4-6]:
急性髓系白血病(AML),目前移植仍是最佳治愈手段。
初治高危白血病、MDS、骨髓纤维化等,移植是唯一根治机会。
年轻、身体状况较好,能耐受强烈预处理化疗的患者。
CAR-T和移植不是“对手”,而是“搭档”,它们并不是非此即彼的关系,而是互补的治疗方式。在某些情况下,医生甚至会先用CAR-T控制病情,再进行移植,以提高治愈率。
对于血液病患者而言,最好的治疗方案不是某一种技术,而是最适合自己的治疗策略。如果你正在面临选择,一定要与医生充分沟通,结合自身病情,制定最优的治疗路径,提高长期生存率!
参考文献:
[1] 张杨,伍志强,韩为东. B细胞肿瘤抵抗CAR-T细胞治疗的机制及逆转策略[J]. 中国肿瘤生物治疗杂志,2024,31(11):1043-1050. DOI:10.3872/j.issn.1007-385x.2024.11.001
[2] 朱元玲,王月丹,李海潮. CAR-T细胞治疗中T细胞的耗竭及改善途径[J]. 生理科学进展,2024,55(6):499-506. DOI:10.20059/j.cnki.pps.2024.04.1007.
[3] 刘京倩,张亚晶. CAR-T细胞治疗相关不良反应防控及管理策略[J]. 中国癌症防治杂志,2024,16(5):540-548. DOI:10.3969/j.issn.1674-5671.2024.05.05.
[4] 闵一璇,康志杰. 恶性血液病异基因造血干细胞移植后的免疫重建及影响因素[J]. 大连医科大学学报,2024,46(1):74-79. DOI:10.11724/jdmu.2024.01.13.
[5] 任汉云. 异基因造血干细胞移植治疗恶性血液病的现状及展望[J]. 中国临床新医学,2023,16(11):1105-1109. DOI:10.3969/j.issn.1674-3806.2023.11.01.
韩伟. 异基因外周血和骨髓造血干细胞移植的临床特点分析[D]. 北京:北京大学,2002.
【今日话题】
你更倾向于以上哪种治疗方式呢?欢迎分享一下~
欢迎热心病友评论区交流讨论,为其他病友提供宝贵的参考意见~
“评论转发,有惊喜”活动正式开始啦,积极热心评论和转发的朋友们可能会收到“小惊喜一份”,助人就是助己!
评论转发越多,概率越大,快来动动手指,参与进来吧~







